6月21日〜23日
学会参加(日本歯科保存学会、くにびきメッセ、島根県)のため、休診とさせていただきます。
日付: 2023年6月15日 カテゴリ:お知らせ
 LINE相談・予約
076-442-3888
LINE相談・予約
076-442-3888
下記の期間につきまして休診とさせていただきます。
12月29日(水)~1月3日(月)
※12月28日(火)は午前のみ(9時から13時まで)の診療になります。
日付: 2021年12月18日 カテゴリ:お知らせ
下記の期間につきまして休診とさせていただきます。
8月13日(金)~8月18日(水)
※8月12日(木)は9:00~17:00まで診察しております。
(通常の18:30より診療時間を短縮)
日付: 2021年7月19日 カテゴリ:お知らせ
こんにちは、金川歯科です。
今回は、虫歯のメカニズムから考えた虫歯予防について簡単に解説します
虫歯菌によって歯に穴が空く病気が虫歯です。
虫歯の原因は「細菌」で、Streptococcus mutans(ミュータンス菌)やStreptococcus sobrinusがう蝕病原菌として知られています。
これらのう蝕病原菌は、砂糖の主成分であるショ糖(スクロース)を代謝して、乳酸などの酸を作って歯を溶かします。
また、何よりも怖いのが、スクロースを原料にして作った「粘着性多糖体(グリコカリックスglycocalyx)」です。
文字通り、粘着性多糖体は、粘着性があるもので、これによって、う蝕病原菌は歯に頑固にくっつくことができます。
う蝕病原菌がスクロースを利用してつくる粘着性多糖体を「不溶性グルカン」といいます。
この不溶性グルカンでぬるぬるのバイオフィルムを形成して歯に頑固にくっつき、そこから酸を産生し続けることで歯を溶かしていき、放置すると大きな虫歯の穴を作るのです。
この話をまとめると、
1)虫歯はう蝕病原菌が原因である
2)う蝕病原菌はスクロースで不溶性グルカンを作る
3)不溶性グルカンによって、う蝕病原菌は歯に頑固にくっつく
4)歯に頑固にくっついたう蝕病原菌が酸を作り続けて、歯に穴を空ける
といった感じです。
要は、虫歯の形成には、「う蝕病原菌」と「スクロース」、そしてターゲットとなる「歯」が必要です。
上で述べたように、虫歯形成には
1)う蝕病原菌
2)スクロース
3)歯
の3要素が必要であり、
逆にいうと、それぞれの要素を排除したり、強化することで虫歯を予防することができます。
虫歯をするために行うべきことを簡単にいうと、次のようになります。
1)う蝕病原菌の排除:正しく歯ブラシをして、う蝕病原菌が歯の表面にくっつかないようにする
2)スクロースの排除:甘味料として砂糖の代わりのものを摂取する
3)歯の強化:フッ素で歯の耐酸性をアップする
また、これらの3要素以外に、「時間」という要素もあります。
たとえば、砂糖を1時間置きに摂取する場合と、10分置きにだらだら摂取する場合で比較すると、10分置きにだらだら摂取する方が確実に虫歯になりやすいです。
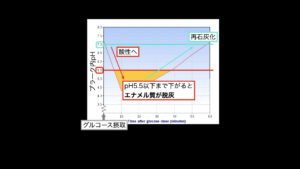
Stephanカーブ
砂糖を摂取する、プラーク(う蝕病原菌の塊)の中のpHはすぐに酸性に傾き、プラーク周囲の歯が溶け出しますが、唾液の力で、pHを中性に戻してくれるので、再石灰化が起こり、歯を脱灰から守ってくれます。
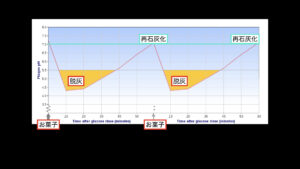
1時間以上の時間を置いて砂糖を摂取すれば、唾液の作用で歯を守ってくれる
しかし、砂糖が耐えずに供給されれば、唾液の力が間に合わなくなり、脱灰が起こり続け、歯に穴が空いてしまいます。
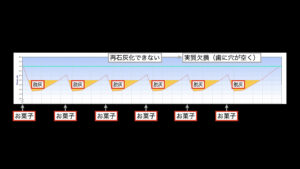
だらだら砂糖を摂取すると、唾液の力が間に合わなくなり、歯が溶け続け、虫歯の穴が空いてしまう
なので、砂糖を摂取する場合は、しっかり時間を決めて、だらだら食べないことで、唾液の力を働かせて、虫歯になりにくくすることができます。
虫歯のメカニズムを知ることで、虫歯予防の戦略もはっきりしますね。
虫歯は十分に予防できる病気ですので、みなさんも虫歯になる前にしっかり予防して歯を大切にしましょう!
歯の神経、抜くべきですか?残すべきですか?
今回は、実際動画でご覧になって、どうやって歯髄の判定をするかを確認してみましょう
歯髄保存がいけると思う歯髄の状態は
1)血流:歯髄から出血があって、血管網がはっきりみえる
2)色:歯髄の色が鮮やかで、赤い(鮮紅色)
3)象牙質への付着:歯髄が象牙質にしっかり付着していて、エアをかけても剥がれない
といった表現で表せます。
https://youtu.be/sfDq5YyJAOc
逆に、「これはだめだな、、」と歯髄除去を判断するときの歯髄の状態は、
1)出血:歯髄そのものからの出血がない
2)色:暗い感じ、暗赤色・暗紫色・暗褐色
3)歯髄の付着:象牙質からエアで容易に剥がれる
こんにちは、金川歯科のかんです。
歯の痛みの原因は単純にみえて、実は複雑です。
特に咀嚼筋の筋肉痛と歯の痛みが密接に関係していることがよく知られています。
今回は、日本口腔顔面痛学会の非歯原性歯痛ガイドラインを参考に、筋肉痛と歯痛の関係を勉強してみます。
非拍動性(ズキズキは少ない)のうずくような痛みで、歯髄(歯の神経)に起因する痛みに比較して、持続時間が長いそうです。また、痛みは筋の酷使によって生じ、心理的ストレスで悪化すると記載しています。
問診では「食後に痛みが強くなる」と訴えることが多く、食事などで咀嚼筋を使った後に痛みが増悪するところが特徴です。
咀嚼筋などの骨格筋が疲労すると易刺激性の圧痛点が形成され、「トリガーポイント」といわれており、関連痛を生じさせます。口腔顔面部における関連痛のパターンとして、
1)側頭筋から上顎の歯
2)咬筋から上下顎臼歯部、耳、顎関節
3)その他:外側翼突筋から上顎洞と顎関節、顎二腹筋から下顎前歯部、胸鎖乳突筋から口腔内と前頭部、僧帽筋から下顎や側頭筋部
また、頭頸部の筋・筋膜痛の関連痛により歯痛を引き起こす頻度は50%で、その内、咬筋による関連痛が47%、側頭筋による関連痛が30%、胸鎖乳突筋、僧帽筋・顎二腹筋による関連痛が17%の順で多いと報告されています。
なので、原因がわからない歯痛ではまず、咬筋や側頭筋のトリガーポイントがあるかを確認しましょう。
咬筋・側頭筋などの圧痛点、つまりトリガーポイントを5秒間圧迫することで、歯痛が再現できるかを確認します。
また、トリガーポイントに局所麻酔をして疼痛が軽減するかを確認することで診断する方法もあります。
一応、トリガーポイントの定義として、1~2mm程度の筋肉の硬結ですが、組織学的・画像診断的に確認されないことから、その存在について議論されているそうです。
生活習慣を改善し、関連筋の疲労を是正することが大切です。具体的には、
1)肉・フランスパン・イカなどの硬いものを控え、できるだけ柔らかいものを食べる
2)ガムを噛まない
3)歯を接触させる癖(TCH)を是正し、上の歯列と下の歯列を約2~3mm話す(安静位を保つ)
4)筋肉をマッサージする
5)温湿布やお風呂で筋を温める
学術的には、その効果のエビデンスが十分でないと記載されています。
しかし、歯ぎしりの方には、スプリントの使用で、一過性に疼痛軽減がみられるという報告があるそうです。
スプリント療法は、筋筋膜性歯痛への治療効果のエビデンスは少ないものの、歯を削ったりするわけでもなく、可逆的で保存的治療なので、歯ぎしりや噛み締めの診断の意味合いもかねて、試してみる価値は十分あると思います。
今回は、筋肉痛に関連して歯痛が誘発されることがわかりました。
歯が痛いからといって、歯だけに問題をみつけようとしてはいけないんですね!
それではまた!
こんにちは、金川歯科のかんです。
日本でもファイザー社製コロナウイルスワクチンの接種がはじまりました。
今回のファイザーのワクチンは、mRNAワクチンと呼ばれていますが、かなり先進的な技術で作られたものらしいです。
コロナウイルスワクチン(コミナティ筋注、BIONTECH & Pfizer)の適正使用ガイドを参考に、mRNAワクチンの仕組みについて解説していきたいと思います。
mRNAは、メッセンジャーRNAの略で、伝令RNAとも呼ばれます。
そもそも、RNA(リボ核酸ribonucleic acid)ですが、mRNA以外にも、tRNA、rRNA、二本鎖RNAなどさまざまな種類があり、最先端生物学・医学・薬学分野で特に注目されているそうです。
mRNAの役割を理解するために、家にあるパソコンに例えて説明してみましょう。
パソコンには記憶装置としてハードディスク(最近ではSSDが主流でしょうか)があって、そこにWindowsやMacOSなどのOSやワード・パワーポイントなどのソフト、スマホで撮った写真などのさまざまなデータが記録されています。そして、ハードディスクのデータの一部を外部に持ち出すときにはUSBメモリーなどにデータをコピーして、別のデバイスに移して動画を作ったり、スライドを作ったりもできます
我々の細胞も同じく、データ(遺伝情報)を持っており、それを核の中にあるDNA(デオキシリボ核酸deoxyribonucleic acid)に保存しています。ここには、生命の維持や増殖に必要なさまざまな種類のタンパク質やRNAを作るための設計図のデータが記録されています。
DNAに記録されているタンパク質やRNAすべてのデータの内、必要な情報だけをメッセンジャーRNA(mRNA)にコピーし(転写transcription)、核の外の細胞質のなかにある小胞体というタンパク質工場に運ばれ、mRNAのデータを元にタンパク質を作るのです(翻訳translation)。
家のパソコンに例えると、
細胞 = 家
細胞質 = 家の中
核 = パソコン
DNA = ハードディスク
mRNA = USBメモリー
タンパク質 = USBメモリーにコピーしたデータで作成されたなんらかのコンテンツ
で理解すると概ねオッケーかと思います。
コロナウイルスは、RNAウイルスで、自分の遺伝情報をDNAではなくRNAに記録しています。
コロナウイルスの中には、RNAの遺伝情報しか入ってなく、それを元にタンパク質を合成したり、自己増殖したりするなどの高度なことは、宿主細胞のものを借りて行います。
具体的には、1)コロナウイルスがACE2というヒトの細胞表面のタンパク質に結合して、2)コロナウイルスが細胞膜を通過して細胞内に入り、3)自分の遺伝情報が入っているコロナウイルスのRNAを細胞質に放出します。その後、4)ウイルス増殖に必要なタンパク質を、ヒトの細胞内小器官(小胞体)を使って作り、5)新しいウイルス組み立てて、6)新たに完成したコロナウイルスが細胞外に出て、これらの過程を繰り返すことでどんどん増殖していきます。
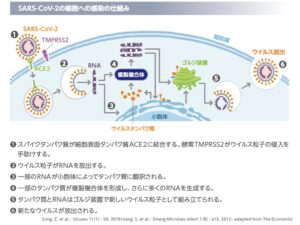
(図1)コロナウイルス(SARS-CoV-2)の細胞への感染(コミナティ適正使用ガイドより)
今回接種がはじまったコロナウイルスのmRNAワクチンは、コロナウイルス抗原になるタンパク質の鋳型となるmRNAを脂質に包み、mRNAをヒトの細胞内に放出させて抗原を細胞内で作らせて(mRNAの翻訳とタンパク質合成)、免疫系にそれを渡して(抗原提示)、コロナウイルスに対する免疫を獲得させるものとなります。
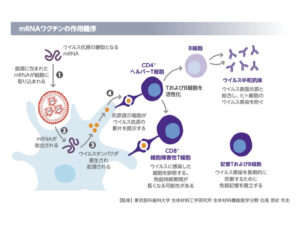
(図2)mRNAワクチンの仕組み(コミナティ適正使用ガイドより)
ちょっと何が何だかわからなくなるので、まず「科捜研の女」を思い出してみましょう。
登場人物として、
1)細胞 = 科捜研
2)コロナウイルス = 犯人
3)コロナウイルスワクチンの脂質膜= 封筒
4)コロナウイルスワクチンのmRNA = 犯人に関する資料
5)抗原(コロナウイルスのタンパク質) = 科捜研が作成した犯人である証拠
6)免疫系 = 警察
に例えて解説してみましょう。
科捜研(細胞)に封筒(ワクチンの脂質膜)に厳重に封された犯人の資料(ワクチンのmRNA)が渡されます。
→それを元に、各種科学分析を行い、確固たる証拠を作成します。
→科捜研によって作成された証拠(抗原)を警察(獲得免疫系)に渡して、警察が犯人(コロナウイルス)を逮捕します。
いかがでしょうか。
このmRNAワクチンの仕組みを理解すると、分子生物学の基本的な知識を理解するにも役立ちます。
また学生時代に勉強した「DNA->mRNA->タンパク質」というDNAの二重らせん構造を解明したフランシス・クリックの「セントラルドグマ」を思い出しますね。
発癌性やmRNAの残留など、いろいろな不安もいわれていますが、なかなか面白いワクチンだなと思って、ワクチンの適正使用ガイドをみながら解説してみました。
ガイド的には、おそらく少なくとも9日以内にはmRNAが消失するため、mRNAが残存したり、我々のDNAに組み込まれたりする心配はないという見解ですね。
次のURLではmRNAワクチンに関する疑問について回答していますので参考までに
www.hosp.ncgm.go.jp/isc/vaccines/020/index.html
世界的にワクチン接種も普及して安全性も確認されてきているので、医療従事者として、そしてコロナウイルス蔓延の終息を願って早くワクチン接種を受けたいと思います。
それではまた!
日付: 2021年2月22日 カテゴリ:お知らせ
こんちには、金川歯科のかんです。
今回は歯の接着剤について解説したいと思います。
歯は表面のエナメル質と内層の象牙質の二層構造をしています。
エナメル質は90%以上ミネラル(無機質)でできており、ハイドロキシアパタイトというリン酸カルシウムの結晶でできた人体の組織の中で最も硬い組織です。
一方、象牙質は7割は無機成分からできていますが、残りの3割はタンパク質などの有機成分を含んでいます。無機成分はエナメル質と同じくハイドロキシアパタイト結晶でできています。そして象牙質の有機成分は、主にコラーゲンタンパク質で、構成成分としては骨に近いものがあります。
エナメル質は、ほとんどが無機成分であり、酸で溶解する性質を持っています。なので、この酸による溶解を利用し、エナメル質表面を酸で処理して脱灰させてギザギザの面を形成し、そこに歯科材料を流し込んで固めれば、割と簡単に歯科材料がくっつきます。

(図1)リン酸処理によってエナメル質表面には凹凸面が形成される
具体的には、エナメル質表面に約40%のリン酸溶液を塗布すると(エッチングetching)、エナメル質表面には細かい凹凸ができます。そこに歯科用樹脂(レジン)を流し込んで固めると、エナメル質表面にレジンが嵌合し、はがれなくなります。
このように、エナメル質は簡単な酸処理で歯科材料の接着が得られますので、昔からこの仕組みを応用して歯科用樹脂をくっつけて使っていました。
一方、象牙質の場合、リン酸による表面処理を行なっても、エナメル質のようにレジンがあまりくっつかないです。
象牙質はコラーゲン線維をたくさん含んでいるので、リン酸で象牙質表面の無機質を脱灰しても、コラーゲン線維がぐちゃぐちゃになった髪の毛のように残るので、それが邪魔をして、レジンが表面に嵌合しないのです。
なので、まずコラーゲンとの親和性の良い親水性モノマーからできているプライマーを塗布し、その上にレジンとの親和性の良いボンディング剤を塗布して、プライマーとポンディングで処理された象牙質表面(樹脂含浸層hybrid layer)にレジンをくっつける格好で象牙質への接着を獲得します。

(図2)プライマーとボンディング剤によって形成された樹脂含浸層(hybrid layer)のイメージ
象牙質への接着を得るためには2つの戦略がありますが、
1)ウェットボンディング:リン酸処理後、リン酸を水で洗い流し、水を乾燥させずに余剰な水分のみを拭き取り(ブロットドライ)、プライマーを塗布して、ボンディング剤を塗布する
2)セルフエッチングプライミング:リン酸処理は行わずに、酸性モノマーを含有するプライマー(セルフエッチングプライマーself-etching primer)を塗布することで、脱灰とともにプライミングをして、その上にボンディング剤を塗布する
セルフエッチングプライマーは日本ではじめて開発されたもので、日本の歯科臨床では、2)のセルフエッチングプライマーによる象牙質接着が主流になっていますし、実際、接着強さも簡単なやり方でしっかり得られる方法ですし、ウェットボンディングのように水を残さないのでレジンの重合阻害などの心配もありません。
象牙質表面を脱灰すると同時に、コラーゲン線維に染み込むセルフエッチングプライマーには親水性モノマーであるHEMAにMDPなどの酸性モノマーが含有されています。
酸性モノマーであるMDPは、歯面以外にも、貴金属、シリカ系材料、ジルコニア系材料にも接着性を有するという報告があり、特に歯科用レジンとの接着が難しいとされていたジルコニアにも有効というところがありがたいですね。
今回は、歯の接着剤について解説しました。
歯でもエナメル質と象牙質でその組成の違いから、表面処理も変わってくることがわかりましたね。
特に象牙質のコラーゲン線維をどう処理するかで、象牙質表面への接着が決まることもわかりました。
歯の接着の話は、少し難しい内容かもしれませんが、勉強してみると面白い分野ですし、歯科にとってはかなり画期的なものなのです!
それではまた!
日付: 2021年2月17日 カテゴリ:お知らせ
こんにちは。
今回は、奥田克爾先生が書いた「デンタルプラークのすべて」という本を参考に、マイクロバイオームやプロバイオティックスの概念について解説していきます!
私たちのお口やお腹の中には、たくさんの細菌が住んでおり、巨大なコミュニティを形成しています。
歯周病、う蝕など、細菌は病原体としての認識がどうしても強いですが、実は、私たちは細菌たちと仲良く暮らしているのです。
遺伝情報の全体のことをゲノム(genome, gene + ome)、タンパク質の総体のことをプロテオーム(proteome, protein + ome)と呼んでいるように、私たちの体の中に住み着いている細菌などの微生物の総体のことを「マイクロバイオームmicrobiome」といいます。
この「マイクロバイオーム」の概念を理解することで、アレルギーや生活習慣病などのさまざまな疾病を解明しようとする研究が行われています。
マイクロバイオームとヒトが良い関係性を持っていれば、その人は健康であり、マイクロバイオームとあまり良い関係ができていないと、いろんな病気につながるらしいです。
特に、腸内マイクロバイオームは善玉菌、日和見菌、悪玉菌にわかれるんですが、悪玉菌(ウェルシュ菌・大腸菌・フィルムクテス菌)が優勢な人は、肥満、糖尿病、肌荒れ、アレルギー、認知症など健康が破綻するといわれており、腸内マイクロバイオームの破綻、つまり、悪玉菌優勢の「ディスバイオーシスdysbiosis」の状態になっているんです。
逆に、善玉菌が優勢なマイクロバイオームを構築することで、体の健康を整えることができると期待されています。ヨーグルトのCMなどでよく耳にする乳酸菌、ビフィズス菌が善玉菌の代表です。
我々の腸内マイクロバイオームのうち、善玉菌として知られているのが、乳酸桿菌、ビフィズス菌、そしてやせ菌として知られるバクテロイデス属があります。
善玉菌の役割を知るために、まず、セロトニンについて知っておきましょう。
「セロトニン」は脳内における神経伝達物質で、脳の最適な覚醒状態、心のバランス、自律神経のバランスを整える働きをし、「幸せホルモン」とも呼ばれています。
セロトニンを産生するためには、ビタミンB6という栄養素が必要ですが、私たちは、ビタミンB6を合成するための酵素を持っていないので、自力ではビタミンB6を合成することができません。どうやってビタミンB6を作るかと言うと、腸内細菌の酵素の力を借りて作るのです。
善玉菌の乳酸菌やビフィズス菌は、腸内環境をちょうど良いpHにすることで、ビタミンB6の合成を活性化し、結果的にセロトニンの合成を活性化することで、心や自律神経のバランスを整えてくれます。
また、善玉菌によって調整された弱酸性の腸内pH環境は、セロトニン合成活性だけでなく、免疫細胞を刺激することで、免疫力をアップさせ、かぜやがん、アレルギーに強い体質にしてくれといわれています。
まとめると、善玉菌優勢のマイクロバイオームは、
1)セロトニン合成を活性化することで、脳機能を活性化する
2)免疫細胞を刺激することで、免疫力をアップする
といった働きがあるそうです!
乳酸桿菌やビフィズス菌などの善玉菌を優勢にして、私たちのマイクロバイオームをいい方向に持っていければ、体の健康につながります。
実際、乳酸菌やビフィズス菌などが入っているヨーグルト製品がたくさん市販されており、そういったヨーグルトを食べることで、善玉菌も一緒に腸管内に送り込まれ、善玉菌優勢の良好なマイクロバイオームを作ることが期待されます。
このように、善玉菌を直接腸内に送り込んで定着させる戦略を「プロバイオティクスprobiotics」といいます。
一方、オリゴ糖や食物繊維など、腸内に定着している乳酸菌の増殖や活性化を促す食べ物を食べることで良好なマイクロバイオームを形成する戦略を「プレバイオティクスprebiotics」といいます。
マイクロバイオームの概念を理解していれば、病気と戦う戦略の幅が広がることがわかりました。
歯科でも、お口の良好なマイクロバイオームを構築することで、う蝕や歯周病などのお口の悩みを解決する動きが活発に出てきています。
特に、以前から「ロイテリ菌(Lactobacillus reuteri)」が注目されていますが、ロイテリ菌は、食中毒の原因菌やロタウイルス(小児の胃腸炎の原因)を攻撃してくれるといわれていますし、免疫に働きかけて炎症性物質の産生を抑えることでアレルギーを防ぐことも報告され、プロバイオティクスでも特に注目されている善玉菌です。
実際、歯科でも、ロイテリ菌のヨーグルトやタブレットを摂取することで、虫歯菌(Streptococcus mutans)や歯周病原菌(Porphyromonas gingivalis)の減少がみられたという研究結果が出てきているそうです。
以前のような細菌と戦う「アンチバイオティクスanti+biotics」ではなく、細菌と共存する「プロバイオティクスpro+biotics」が病気を克服する新しい戦略なのです!
今回は、マイクロバイオームの概念について解説しました。
私たちの味方の細菌を増やすことで、体の健康が保たれるということがわかりましたね!
それではまたです!
日付: 2021年2月11日 カテゴリ:お知らせ
金川歯科のかんです。
4K画質で撮影したマイクロスコープ映像を随時YouTubeにアップしています!
現在は歯髄保存療法や根管治療を中心とした映像をアップして、実際どういう風にやっているかをみなさんにお見せしたいと思います。
今後は歯磨き指導などの患者向け保健教育動画など、根管治療以外の動画もアップしていけたらと思います!
もぜひお願いします!
https://www.youtube.com/channel/UCqh35eL1R-9KeyyimJ3d2bg
https://youtu.be/3_IxfLT0OzY
https://youtu.be/28bVzqsRdjA
日付: 2021年1月22日 カテゴリ:お知らせ

 LINE相談・予約
LINE相談・予約